SAHOS: Traitements
SAHOS, à retenir :
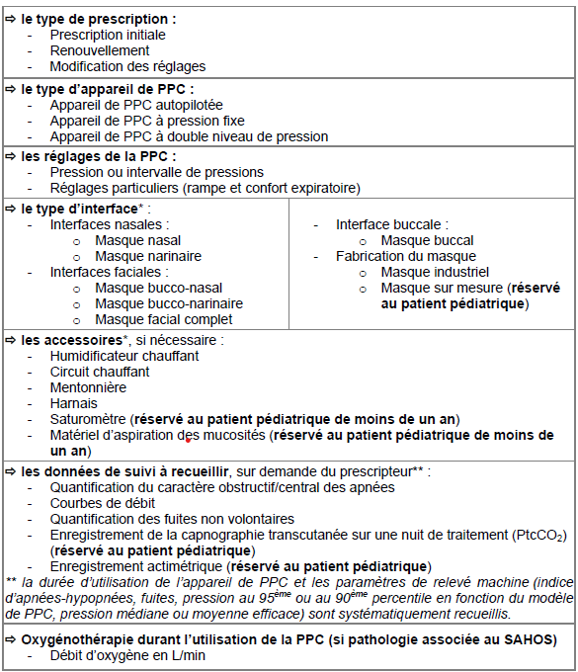
Le traitement du SAHOS :
Chez tout patient porteur d’un SAHOS, il est recommandé de donner des conseils alimentaires pour obtenir une réduction pondérale, de donner une information sur les médicaments et substances à éviter, de dépister et traiter les comorbidités et de traiter une obstruction nasale.
On distingue plusieurs thérapeutiques :
Les indications de traitements:
La PPC en 1ère intention:
Si association de trois symptômes parmi:
ET:
OAM en première intention:
Si SAHOS avec un IAH entre 15 et 30 sans comorbidité cardiovasculaire grave.
Et en seconde intention si mauvaise tolérance ou refus de la PPC.
La chirurgie:
Peut être proposée : en intention initiale de guérir, en complément pour une aide à la compliance de la PPC ou de l’OAM, ou en cas de refus / intolérance de la PPC et de l’OAM.
Les mesures hygiéno-diététiques sont recommandées en association avec les autres traitements du SAHOS.
Mis à jour le