Sommeil et Personne âgée
Près de 40% des plus de 65 ans se plaignent d’insomnie (mais environ 15% en auront les critères diagnostiques). Cela peut s’expliquer par plusieurs facteurs : la présence de nombreuses pathologies et / ou traitement pouvant interférer avec le sommeil, et les modifications physiologiques du sommeil avec l’âge.

Les modifications physiologiques du sommeil :
Elles se caractérisent par une diminution de la durée totale de sommeil en lien avec un plus grand nombre d’éveils, et un réveil matinal plus précoce.
L’architecture du sommeil est aussi modifiée, avec une diminution de la durée du sommeil lent profond, et du sommeil paradoxal, et un plus grand nombre de changement de phase.
Enfin, on observe une avance de phase : modification du rythme circadien : un endormissement qui survient tôt (21h) mais un réveil lui aussi précoce (4 ou 5h du matin). Dans ce cas, il ne s’agit pas d’un sommeil pathologique ! Rester au lit le matin sera contreproductif, et il faut dynamiser le réveil.
Avec le renfort du stimulus, on peut essayer de se recaler : lumière ou activité physique le soir pour retarder progressivement l’heure de coucher.
Attitudes par rapport au sommeil :
Il existe paradoxalement une sous déclaration de ces troubles (surtout suite à une pathologie, qui sera le principal sujet évoqué par le patient) et une anxiété vis-à-vis de ces modifications, qui va avoir tendance à sous-estimer la durée de sommeil, et à amplifier ses répercussions.
Prise en charge
Il est primordial de rechercher des comorbidités ainsi qu’une cause iatrogène. En particulier, la prévalence du SAHOS et du syndrome des jambes sans repos augmente avec l’âge.
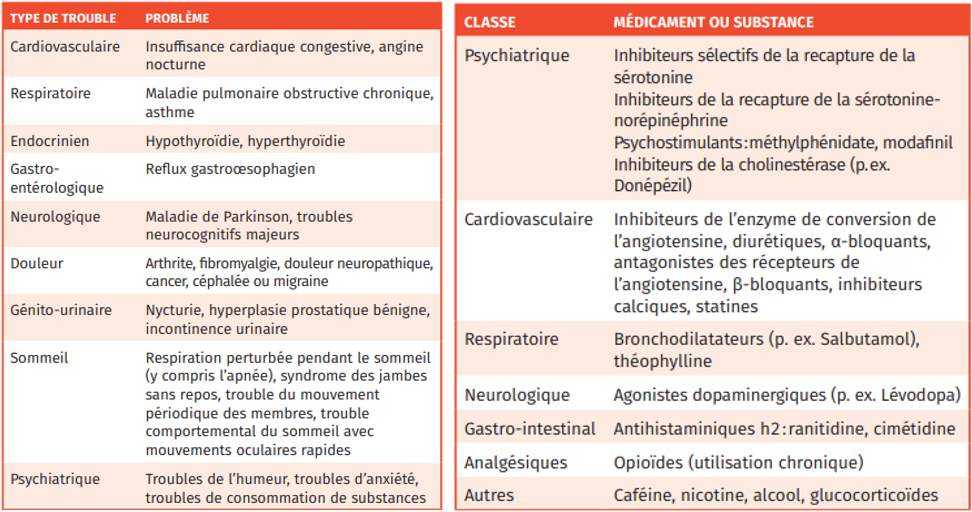
Pour les traitements, on privilégiera encore une fois l’approche non médicamenteuse. L’exercice physique et la stimulation sensorielle (exposition à la lumière) sont efficaces et sans effets secondaires néfastes. Les thérapies cognitivo-comportementales sont elles aussi efficaces.
Si un traitement est nécessaire:
Tenir compte de la synergie de ces effets (avec les antalgiques par exemple) et des interactions médicamenteuses.
Mis à jour le
